- La aplicación combina herramientas que facilitan al paciente realizar un control regular de su psoriasis y disponer de esta información en las visitas con su dermatólogo
- A través de un sencillo cuestionario, MiPsoriasis analiza la evolución y el impacto de la enfermedad en la calidad de vida
Acción Psoriasis, con la colaboración de Novartis, impulsa MiPsoriasis, una nueva App pensada para la medición, el seguimiento y el apoyo a los pacientes con el objetivo de facilitarles el control de su patología tanto a ellos como a los profesionales sanitarios. La App está disponible para Android y para iOS.
Puede instalarla aquí mismo para Android clicando en la imagen:
A través de un sencillo cuestionario, MiPsoriasis analiza la evolución y el impacto de la enfermedad en la calidad de vida del paciente y mediante la combinación de una serie de herramientas le permite realizar un seguimiento regular del nivel de control de su psoriasis y disponer de esta información en las visitas con sus dermatólogos.
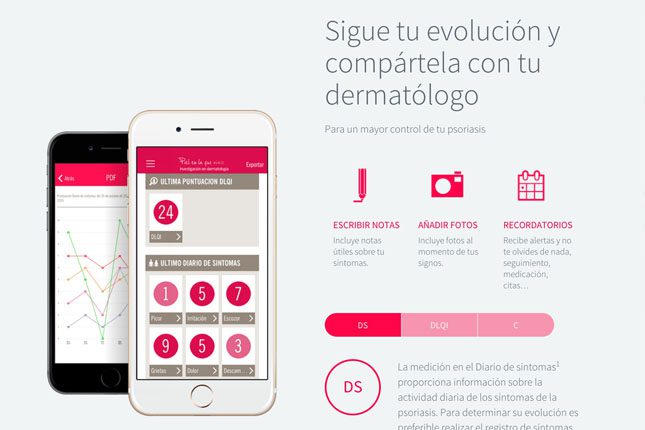
La aplicación emplea tres herramientas clave para el control y seguimiento de la patología: el Diario de Síntomas, el Índice de Calidad de Vida, y la de Medicación y ofrece la posibilidad de escribir notas y tomar fotografías para compartirlas con su especialista.
El Diario de Síntomas permite al afectado registrar regularmente la intensidad del picor, la irritación, el escozor, las grietas, el dolor y la descamación que sufre de forma rápida y sencilla. Dejar constancia de las puntuaciones diarias permite controlar la variabilidad y los cambios de la dolencia a lo largo del tiempo.
La segunda herramienta es el Índice de Calidad de Vida, un cuestionario estándar de diez preguntas específico para pacientes de dermatología que se utiliza para medir la calidad de vida, evaluando de forma objetiva el modo en que afecta a la misma la sintomatología de la psoriasis. La tercera herramienta es Medicación, que registra la medicación del paciente y envía una alerta recordatorio para que no olvide su dosis.
Además de las herramientas citadas, MiPsoriasis ofrece la posibilidad de escribir notas y tomar fotografías que se pueden compartir con el especialista, lo que facilita el seguimiento de la enfermedad y la toma de decisiones a la hora de abordarla. La aplicación también dispone de recomendaciones para un estilo de vida saludable y otra información de interés para el afectado.
El uso de las nuevas tecnologías y los dispositivos móviles en el ámbito de la salud han reflejado muy buenos resultados en el control de ciertas patologías en los últimos años. Con el objetivo de mejorar la calidad de vida de sus pacientes, Acción Psoriasis y Novartis se suma a la innovación con la creación de aplicaciones móviles como MiPsoriasis.
(Fuente: Acción Psoriasis)