Entradas
El vitíligo son lesiones debidas a la pérdida de melanocitos, que son las células encargadas de la pigmentación de la piel.
El diagnóstico se establece en la mayoría de los casos mediante el examen clínico de la piel del paciente.
Algunas veces, puede usar la lámpara de hendidura o de Wood. Se trata de una luz ultravioleta que hace que las áreas sin melanocitos aparezcan de un colo blanco brillante.
En ocasiones deber realizarse una biopsia cutánea para descartar otras enfermedades autoinmunes, así como analítica de sangre con determinación de hromonas tiroideas o de vitamina B12.
La piel de los pacientes con vitíligo no tiene melanocitos funcionantes (células encargadas de la pigmentación) en las zonas afectas, por lo que es importante utilizar cremas de protección solar dado que estas personas tienen mucha más facilidad para quemarse. Leer más
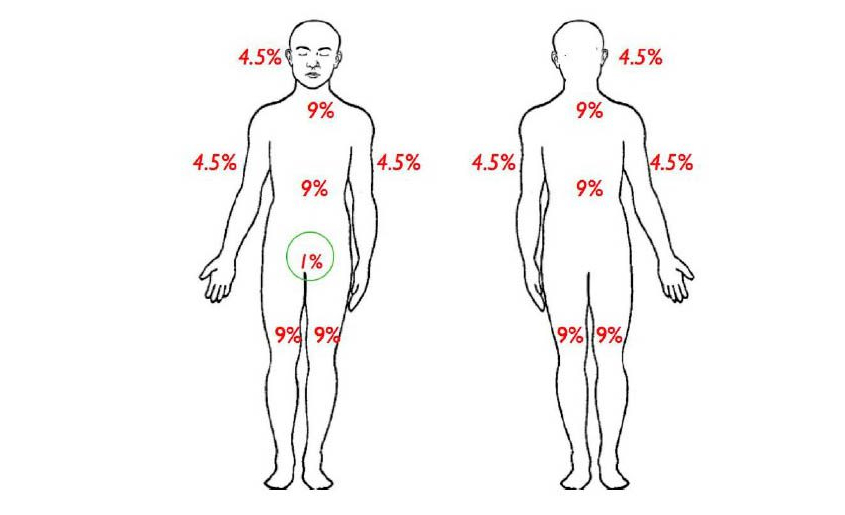
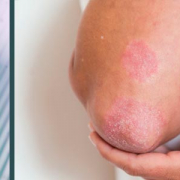
La psoriasis es una enfermedad inflamatoria crónica que afecta a un 2,5% de la población, en la que intervienen factores genéticos y ambientales, y que es capaz de alterar de una manera muy importante la calidad de vida de los pacientes que la padecen.
Afortunadamente, existen multitud de tratamientos, tópicos y sistémicos (cada vez más) que nos ayudan a controlar la enfermedad en los pacientes que nos consultan por este motivo.
Pero hoy no vamos a hablar de medicamentos, ni de cremas, ni de fototerapia, ni de otras medidas terapéuticas que recomendamos en la consulta. Hoy vamos a intentar arrojar algo de luz a una pregunta que nos plantean muchas veces los pacientes con psoriasis, independientemente de su gravedad, en relación al tema de la dieta. ¿Hay algún alimento que nuestros pacientes deban evitar si tienen psoriasis? O por el contrario, ¿existe algún alimento “recomendable” en estos pacientes?
Mucho se ha escrito sobre el tema y si buscáis en Internet, hay opiniones para todos los gustos. Hace muy pocos meses en JAMA Dermatology (2018, Ford y colaboradores) se ha publicado un meta-análisis sobre las recomendaciones dietéticas en estos pacientes (en adultos) a partir de 55 estudios que incluían más de 77.000 pacientes, de los cuales más de 4.500 se encontraban afectos de psoriasis, así que basándome en esta revisión y en la evidencia actual, vamos a repasar los puntos más interesantes sobre dieta y psoriasis.
Tecnosa
C/ Roses, 99 – 101 08980 St. Feliu de Llobregat
+34 93 473 46 76
[email protected]
Horario de atención:
Lunes a viernes, de 08h a 17:30h
SERVICIO TÉCNICO
+34 93 473 46 76
[email protected]
También puedes dejarnos tu solicitud a través de este formulario.
Horario de atención:
Lunes a viernes, de 08h a 17h